Loại vaccine COVID-19 nào là tốt nhất? Đây là câu hỏi đã được nhiều người dân đặt ra. Việc có một tâm lý so sánh các loại vaccine là điều dễ hiểu vì đó là quyền được quan tâm tới sức khỏe của mỗi cá nhân. Nhưng thực sự có nên hay có thể so sánh các loại vaccine vào giai đoạn này hay không?
TS Phạm Quang Thái, Trưởng Văn phòng Tiêm chủng Miền Bắc cho biết: "Các hãng vaccine thử nghiệm lâm sàng không cùng trên một nhóm người, các hãng thử nghiệm trên các nhóm người với chủng tộc khác nhau nên không thể so sánh được".
Theo bài phân tích của trang báo VOX của Mỹ vào cuối tháng 3/2021, tại sao không thể so sánh các loại vaccine COVID-19 với nhau.
Chỉ số hiệu quả xét nghiệm lâm sàng (Efficacy rate) trên từng loại vaccine ví dụ như sau:
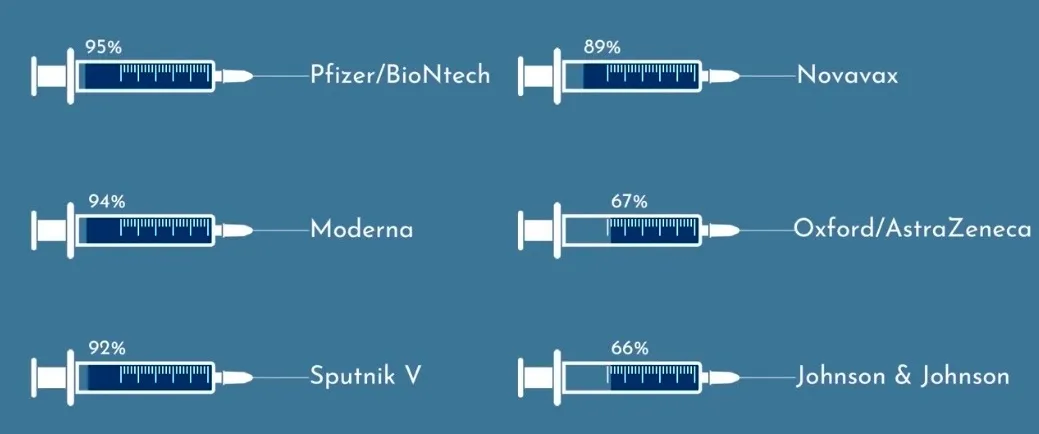
VOX nói rằng, nếu nhìn vào các con số này thì rất dễ để nói vaccine này không tốt bằng vaccine kia và họ khẳng định giả thiết đó không chính xác. Vậy tại sao?
Chúng ta phải hiểu những con số này hình thành ra sao?
Thứ nhất, trong thử nghiệm lâm sàng, nhất là giai đoạn 3, các nhà sản xuất sẽ thử nghiệm trên hàng chục ngàn người mà họ sẽ chia ra thành 2 nhóm, một nhóm được tiêm vaccine và một nhóm được tiêm giả dược. Sau một thời gian, hai nhóm này sẽ được thống kê lại ai mắc COVID-19 và thuộc nhóm nào.
Pfizer thử nghiệm trên 43.000 người. Có 170 người mắc thì 8 người thuộc nhóm tiêm vaccine và 162 người thuộc nhóm tiêm giả dược. 162 người thuộc nhóm tiêm giả dược chia cho tổng số 170 mắc, do đó con số 95% hiệu quả được hình thành.
Con số này có nghĩa là cứ 100 người tiêm vaccine sẽ có 5 người nhiễm mà nó chỉ nói lên rằng nếu tiêm vaccine này, bạn có ít rủi ro nhiễm bệnh hơn người không được tiêm là 95%.

Ảnh minh họa
Điểm thứ hai, các hiệu quả của vaccine được thực hiện trên các thử nghiệm lâm sàng với điều kiện khác nhau. Tờ VOX nói Pfizer và Moderna được thử nghiệm lâm sàng vào cuối năm 2020, giai đoạn dịch bệnh hạ nhiệt ở Mỹ, còn Johnson & Johnson lại thử nghiệm trong giai đoạn căng thẳng của mùa dịch, đầu năm 2021. Hơn nữa, Johnson & Johnson còn thử nghiệm ở các nước có biến chủng mạnh như Nam Phi và Brazil, cũng là nơi có sự xuất hiện của các biến chủng mạnh hơn.
Một số chuyên gia của Mỹ kết luận rằng chỉ có thể so sánh trực diện các loại vaccine khi chúng được thực hiện tại cùng một thời điểm, cùng khu vực và cùng nhóm người.
Bà Debora Fuller - Chuyên gia Sinh học Đại học Washington, Mỹ cho rằng: "Nếu Pfizer được thử nghiệm lại cùng thời điểm với Johnson & Johnson thì hiệu quả sẽ khác".
Điều này đúng với những gì TS Phạm Quang Thái đề cập ở trên.
Như vậy, chỉ số hiệu quả mà các hãng vaccine thông báo chỉ cho thấy chuyện gì xảy ra trong quá trình thử nghiệm lâm sàng. Một điều thứ 2 khiến khó có thể so sánh các loại vaccine đó chính là công nghệ sản xuất của mỗi loại.

Theo Liên minh toàn cầu về vaccine và tiêm chủng (GAVI), vấn đề thời hạn sử dụng các vaccine với công nghệ khác nhau là một thách thức lớn.
Vaccine Pfizer được sản xuất bằng công nghệ tiên tiến nhất là MRNA, có thể để được 6 tháng trong môi trường siêu lạnh từ -80 đến -60 độ C nhưng chỉ bảo quản được 5 ngày ở nhiệt độ 2-8 độ C. Trong khi đó, Astra Zeneca để được 6 tháng nếu bảo quản ở 2-8 độ C.
Như vậy, tùy theo điều kiện hệ thống y tế của mỗi khu vực để ưu tiên loại vaccine thích hợp nhất. Theo tờ STAT News, kể cả ở Mỹ, các vùng nông thôn không thể tiếp cận với loại vaccine công nghệ mới nhất do không có điều kiện bảo quản.
Còn theo tờ Financial Times, nhiều quốc gia ở châu Phi có tỷ lệ tiêm vaccine thấp cũng phải vứt bỏ hoặc cho vaccine trước khi hết hạn sử dụng.
Hiện nay, các chương trình tiêm chủng trên thế giới hay ở Việt Nam đều được thực hiện không phải vì mục đích đưa con số lây nhiễm về bằng 0. Đã có nhiều trường hợp tiêm vaccine xong vẫn có thể dương tính trở lại.

Ảnh minh họa: HCDC
TS Phạm Quang Thái khẳng định: "Điều chắc chắn ở đây là tiêm vaccine giúp giảm các trường hợp nặng, đồng nghĩa giảm tải cho hệ thống y tế. Những người tiêm mà không may bị nhiễm cũng có sự an toàn hơn với những người không được tiêm".
Vì thế, ở thời điểm hiện tại, theo TS Phạm Quang Thái, vaccine nào được tiếp cận sớm nhất là vaccine tốt nhất dù vaccine đó của hãng nào sản xuất, miễn là đã đạt tiêu chuẩn của WHO và được Bộ Y tế Việt Nam phê duyệt đưa vào chương trình tiêm chủng mở rộng.
TS Phạm Quang Thái phân tích thêm: "Một cơ thể có được bảo vệ hay không cần phải có sự rèn luyện đối với virus. Do đó, cơ thể nào được rèn luyện sớm nhất là được bảo vệ sớm nhất. Vậy tại sao lại trì hoãn, chờ đợi vaccine khi có sẵn một loại vaccine có thể tiếp cận được ngay. Và nếu không may bị nhiễm, chúng ta không phải tiếc giá như mình tiêm sớm hơn".
Hi vọng với những thông tin trên, mỗi người sẽ có quyết định tốt nhất cho sức khỏe của mình.






Bình luận (0)